صرع بیماری مزمنی است که باعث حملات تشنجی مکرر در کودکان و بزرگسالان می شود. حملات تشنجی ناشی از صرع غیر قابل پیش بینی و مختل کننده زندگی افراد هستند. برخی از این حملات حتی تهدید کننده زندگی هستند و در صورتی که داروهای ضد تشنج در کنترل حملات آتونیک موثر نباشند، پزشک ممکن است جراحی کورپوس کالوزوتومی (Corpus Callosotomy) را پیشنهاد دهد.
کورپوس کالوزوتومی چیست؟
کورپوس کالوزوتومی (Corpus Callosotomy) یک عمل جراحی برای درمان صرع است. در طی این عمل، جراح مغز و اعصاب به دقت، برشی بر روی “جسم پینه ای” مغز ایجاد می کند. جسم پینه ای یک دسته بزرگ از رشته های عصبی است که دو نیمکره مغز را به هم متصل و اطلاعات را بین آنها منتقل می کند. با قطع ارتباط بین دو نیمکره، کالوزوتومی از گسترش سیگنال های تشنج جلوگیری می کند و در نتیجه به کنترل حملات کمک می نماید. اسامی دیگر این عمل جراحی عبارتند از “قطع کالوسال” و “تقسیم مغز”.
کورپوس کالوزوتومی یکی از چندین نوع مختلف جراحی صرع است و معمولا برای افرادی که از صرع شدید رنج می برند و سایر روش های درمانی برای آنها موثر نبوده، در نظر گرفته می شود
روش کورپوس کالوزوتومی چه کاری انجام می دهد؟
یک جسم پینه ای که با جراحی جدا شده است دیگر نمی تواند سیگنال های تشنج را از یک نیمکره مغز به نیمکره دیگر منتقل کند. این بدین معناست که تشنج ها همچنان در همان نیمکره ای که شروع می شوند، رخ می دهند اما دیگر قادر به سرایت به نیمکره دیگر نیستند. این امر باعث می شود پس از عمل، تشنج ها خفیف تر باشند، زیرا فقط نیمی از مغز درگیر می شود.
در واقع، هدف از کورپوس کالوزوتومی محدود کردن گسترش سیگنال های الکتریکی غیر طبیعی در مغز است که باعث تشنج می شوند. با جلوگیری از انتقال این سیگنال ها به نیمکره دیگر، می توان شدت و شیوع حملات صرع را کاهش داد.
چند نکته مهم که لازم است به آن ها اشاره شود:
- کالوزوتومی به طور کامل تشنج را درمان نمی کند، بلکه شدت و فراوانی آن را کاهش می دهد.
- این عمل معمولا برای افرادی که به درمان های دارویی پاسخگو نیستند و همچنان حملات شدید با عوارض جدی را تجربه می کنند، در نظر گرفته می شود.
- کالوزوتومی می تواند عوارض جانبی مختلفی داشته باشد، بنابراین باید به خوبی بررسی شود که آیا فواید بالقوه عمل از خطرات آن بیشتر هستند یا خیر.
قبل از جراحی چه انتظاری باید داشته باشم؟
پزشک معالج شما مراحل پیش از جراحی را با شما مرور خواهد کرد. ممکن است برای کمک به پیدا کردن منشأ تشنج ها به چندین آزمایش نیاز داشته باشید. این آزمایشات شامل:
- نوار مغزی: EEG این آزمایش به پزشک شما کمک می کند تا فعالیت الکتریکی (تشنج) را در مغز ردیابی کند.
- تصویربرداری رزونانس مغناطیسی: MRI این روش به پزشک کمک می کند تا تغییرات ساختاری در مغز را بررسی کند که ممکن است باعث تشنج شوند.
- توموگرافی انتشار پوزیترون : پت اسکن می تواند به پزشک در شناسایی مناطقی از مغز که تشنج از آنجا شروع می شود کمک کند.
در کنار این موارد، ممکن است پزشک آزمایشات خونی، معاینه عصبی و ارزیابی های روانشناختی را نیز تجویز کند. همچنین احتمالا با یک متخصص بیهوشی ملاقات خواهید کرد تا در مورد خطرات و عوارض جانبی بیهوشی عمومی صحبت کنید. قبل از جراحی، پزشک ممکن است از شما بخواهد برخی داروها را قطع کنید یا دوز آنها را تغییر دهید. همچنین مهم است که پزشک را در مورد تمام داروهایی که مصرف می کنید، از جمله داروهای بدون نسخه و مکمل ها، مطلع کنید. به طور کلی، توصیه می شود قبل از جراحی تمام سوالات و نگرانی های خود را با پزشک در میان بگذارید
نحوه انجام عمل جراحی کورپوس کالوزوتومی
عمل کالوزوتومی تحت بیهوشی عمومی انجام می شود، به این معنی که در طول کل عمل خواب هستید. جراح مغز و اعصاب با انجام یک کرانیوتومی، جمجمه شما را باز می کند تا به مغزتان دسترسی داشته باشد. در طی عمل، جراح مغز و اعصاب:
- بخشی از جمجمه را برمی دارد تا یک فضا برای دسترسی جهت انجام جراحی ایجاد کند.
- به آرامی بخشی از دورا یا سخت شامه که غشای سختی است که از مغز شما محافظت می کند را عقب می کشد.
- وی از ابزارهای خاصی برای دسترسی به جسم پینه ای شما استفاده می کند از جمله میکروسکوپ جراحی جهت دید مستقیم . پس از پیدا شدن، یک برش خیلی دقیق انجام می شود.
- سپس دورا را جایگزین می کند.
- و در نهایت از بخیه یا منگنه برای محکم کردن استخوان جمجمه در جای خود استفاده می کند.
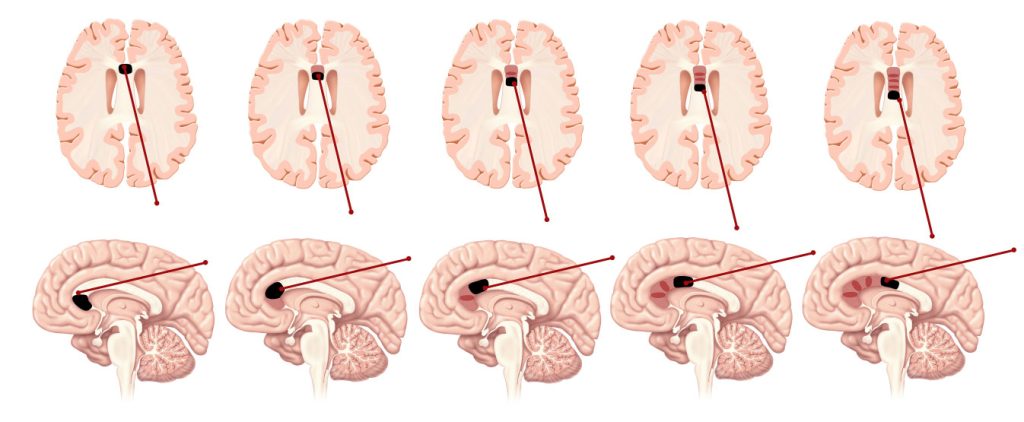
گاهی اوقات، عمل کورپوس کالوزوتومی در دو مرحله انجام می شود. در مرحله اول، جراح مغز و اعصاب فقط قسمت جلویی جسم پینه ای (کالوزوتومی قدامی) را برش می دهد. این رویکرد به دو بخش مغز اجازه می دهد تا به اشتراک گذاری اطلاعات بصری ادامه دهند. اما اگر همچنان بیمار تشنج های مکرر و شدید داشته باشد، پزشک ممکن است جراحی دوم را برای قطع کامل جسم پینه ای (کالوزوتومی کامل) در نظر بگیرد.
بعد از جراحی کورپوس کالوزوتومی چه انتظاری باید داشته باشم؟
بعد از جراحی کورپوس کالوزوتومی، بیمار چند روز را در بیمارستان تحت نظر خواهد بود. معمولا بین شش تا هشت هفته طول می کشد تا بیمار بتواند به فعالیت های روزانه خود بازگردد، اما دوره بهبودی برای هر فرد می تواند متفاوت باشد. عوامل مختلفی مانند عوارض جانبی و میزان بریدگی در جسم پینه ای بر مدت زمان بهبودی تأثیرگذار هستند.
مهم است به خاطر داشته باشید که کالوزوتومی همه تشنج ها را متوقف نمی کند، بنابراین به احتمال زیاد بعد از عمل نیز باید داروهای ضد تشنج مصرف کنید. در طول دوره بهبودی، ممکن است به طور موقت عوارض زیر را تجربه کنید:
- خستگی: احساس خستگی بعد از جراحی شایع است و با استراحت کافی معمولا برطرف می شود.
- افسردگی: برخی افراد بعد از جراحی دچار افسردگی موقت می شوند. اگر احساس غمگینی طولانی مدت دارید، حتما با پزشک خود صحبت کنید.
- سردرد: سردرد بعد از جراحی می تواند طبیعی باشد، اما اگر شدید است یا بدتر می شود، حتما به پزشک خود اطلاع دهید.
- مشکلات حافظه: برخی افراد بعد از جراحی دچار مشکلات حافظه ای خفیف می شوند که معمولا به مرور زمان بهبود می یابد.
- تهوع: تهوع و استفراغ بعد از جراحی می تواند اتفاق بیفتد و معمولا با داروهای تجویزی توسط دکتر کنترل می شود.
- بی حسی در محل برش: ممکن است به دلیل آسیب عصبی موقت، در محل برش بی حسی داشته باشید. این بی حسی معمولا به تدریج از بین می رود.
- مشکلات گفتاری: برخی افراد بعد از جراحی دچار مشکلات گفتاری می شوند. اگر در صحبت کردن مشکل دارید، حتما به پزشک خود اطلاع دهید.
ریسک ها و مزایای جراحی کورپوس کالوزوتومی
خطرات و عوارض
هر نوع جراحی برای درمان صرع با ریسک هایی همراه است. پزشک شما قبل از تصمیم گیری، به دقت مزایای احتمالی جراحی را در مقابل خطرات آن می سنجد. بروز مشکلات جدی پس از کورپوس کالوزوتومی نادر است.شایع ترین عارضه سندرم قطع ارتباط است و این مساله به این معنی است که پس از جراحی، دو نیمکره مغز شما هنگامی که چشمانتان بسته است، در انجام کارهای ساده یا پیچیده همکاری نمی کنند. به عنوان مثال، ممکن است دست و پای راست و چپ شما حرکات متضادی انجام دهند. سایر عوارض جانبی احتمالی سامل موارد زیر است:
- مشکلات تعادل و هماهنگی
- افزایش تشنج های نسبی در یک طرف مغز
- مشکلات گفتاری، از جمله مشکل در تولید گفتار و ساخت کلمات (آپراکسی)، و همچنین مشکل در صحبت کردن و یا درک گفتار دیگران (آفازی)
- سکته مغزی
- تورم مغز
- هیدروسفالی، وضعیتی که در آن آب در مغز جمع می شود. این عارضه اغلب نیاز به جراحی بعدی با قرار دادن یک ایمپلنت به نام شانت دارد.
نرخ موفقیت
تحقیقات نشان می دهند که این نوع عمل جراحی راه موثری برای کاهش تشنج ها در افرادی است که به دارو پاسخ نمی دهند. تقریباً نیمی از افرادی که این عمل جراحی را انجام می دهند، دیگر دچار حملات ناگهانی نمی شوند. حدود ۱ نفر از هر ۵ نفر بعد از جراحی به طور کامل عاری از تشنج می شوند.
چه زمانی باید با متخصص مغز و اعصاب تماس بگیرم؟
بعد از عمل جراحی ، در صورت مشاهده موارد زیر با پزشک خود تماس بگیرید:
- تب یا سایر علائم عفونت در محل برش (قرمزی، تورم، درد یا ترشح زرد رنگ)
- تشنج های شدیدتر یا مکرر
- سردرد شدید یا تهوع
- علائم سکته مغزی (اختلال گفتاری، تاری دید یا فلج ناگهانی، اغلب در یک طرف بدن)
- مشکلات گفتاری