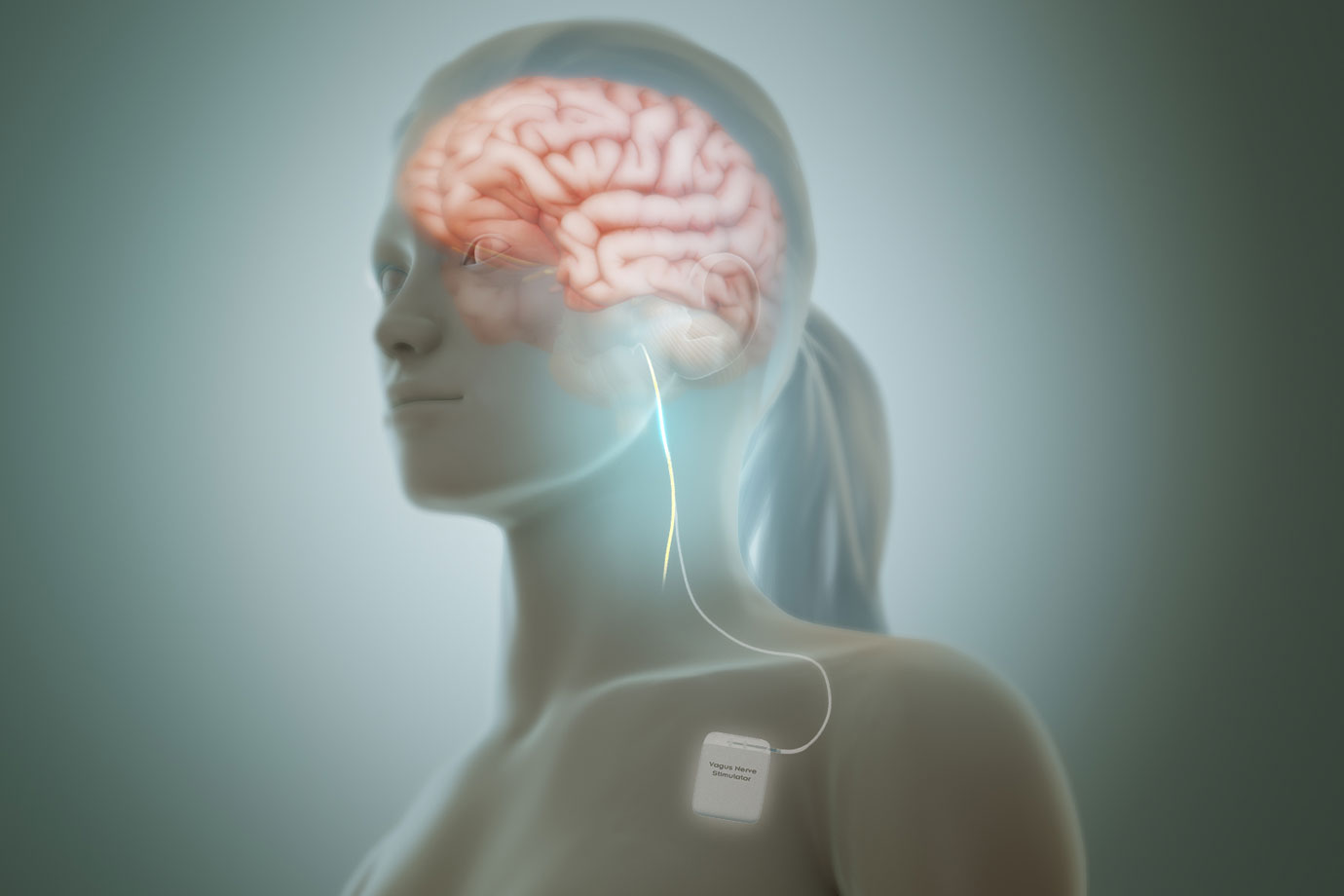
Врачи обычно используют противоэпилептические препараты для лечения эпилепсии и судорог у детей и младенцев. Эти препараты не излечивают болезнь; Но они могут помочь контролировать судороги и улучшить качество жизни ребенка.
Некоторые из противоэпилептических препаратов, назначаемых детям, включают: окскарбазепин, клобазам, вальпроат, лакосамид, ламотриджин и леветирацетам. Эти препараты выпускаются в форме таблеток и принимаются ежедневно. Некоторые из этих препаратов также доступны в форме сиропа.
Многие дети с эпилепсией избавляются от эпилепсии во взрослом возрасте. При многих типах эпилепсии — после того, как у ребенка в течение двух-четырех лет не было приступов; Прием лекарств можно постепенно прекращать под наблюдением врача.
Чем меньше у детей возникают судороги при приеме лекарств от эпилепсии; У ребенка больше шансов избавиться от судорог после прекращения лечения.
Врачи внимательно следят за реакцией вашего ребенка на лекарства, чтобы свести к минимуму побочные эффекты, а специалисты поддерживают семью пациента во время лечения.
Хирургическое лечение лекарственно-устойчивой эпилепсии и судорожных расстройств у детей
Приступы у многих детей с эпилепсией можно контролировать с помощью лекарств. Однако у детей, симптомы которых плохо контролируются лекарствами; Хирургическое вмешательство является наиболее эффективным способом лечения заболевания. По этой причине нейрохирурги предлагают множество различных хирургических методов борьбы с припадками.
Чтобы врач убедился, что операция – лучший вариант лечения ребенка с эпилепсией; Все начинается с предоперационной диагностической процедуры, которая может включать внутричерепной мониторинг для определения источника судорожной активности. Если в этом случае врач рекомендует операцию; На следующих этапах приоритетом может стать хирургия черепа или интерстициальная термолазерная терапия.
Предоперационная процедура хирургического лечения эпилепсии у детей.
Целью операции по лечению эпилепсии является нейтрализация или удаление частей мозга, которые не работают должным образом; Но это необходимо сделать, не повреждая здоровую ткань мозга и не нарушая нервную функцию мозга. Для этого специалисты по эпилепсии сначала определяют проблемные области мозга. Этот процесс называется предоперационной процедурой.
Во время предоперационной процедуры врач проведет различные тесты, чтобы выявить эпилептические и здоровые участки мозга и определить, является ли ваш ребенок подходящим кандидатом на операцию. Тесты, которые ваш врач рекомендует на этом этапе, будут зависеть от симптомов вашего ребенка, но всегда будут включать сканирование мозга, тесты на речь и память, а также видеоэлектроэнцефалограмму (ЭЭГ); Последний метод диагностики используется в больнице для регистрации приступов при их возникновении.
Если эти тесты не дают достаточно информации для определения источника приступа; Вашему ребенку может потребоваться внутричерепной мониторинг.
Внутричерепной мониторинг
Обычно, когда ЭЭГ не дает достаточно информации об источнике приступа; Рекомендуется внутричерепной мониторинг. Во время этой хирургической процедуры тонкие и гибкие электроды помещаются в несколько областей мозга. Эти электроды позволяют постоянно контролировать судороги вашего ребенка и позволяют врачу вашего ребенка определить источник этой неприятной электрической активности.
Нейрохирурги часто используют роботизированного стереотаксического помощника, известного как ROSA, для размещения электродов внутри мозга. В этом случае с помощью робота-помощника электроды можно разместить в черепе с помощью нескольких небольших разрезов, каждый из которых длиной 2 мм. Среди преимуществ этого метода по сравнению с краниотомией или краниэктомией (при этом методе удаляется часть черепа для размещения инструментов наблюдения) можно отметить возможность более быстрого хирургического вмешательства и более короткое время восстановления.
Система ROSA создает трехмерное изображение мозга ребенка с помощью сканирования изображений. Нейрохирург использует это изображение, чтобы определить точное расположение электродов.
В день операции система наведения ROSA использует хирургическую карту, чтобы точно определить, где следует разместить электроды. Нейрохирург направляет роботизированную хирургическую руку, чтобы проделать в черепе небольшие отверстия, куда будут помещены электроды. Затем электроды вставляются в череп через эти маленькие отверстия и размещаются на месте.
С помощью данных, полученных с этих электродов, врачи могут точно определить участок мозга, вызывающий судороги.
Краниальная хирургия и хирургические операции при эпилепсии у детей
Используя данные, полученные в результате процедуры внутричерепного мониторинга, нейрохирурги могут изолировать ткань головного мозга, определенную электродами как проблемную часть.
Черепная хирургия проводится в больнице под общей анестезией. Здесь дети обычно остаются в больнице от 4 до 10 дней, в зависимости от типа операции, которую им предстоит сделать.
Достижения в области нейрохирургических технологий сделали операцию по лечению эпилепсии гораздо менее инвазивной, чем 20 лет назад. Сегодня с головы пациента удаляют меньше волос и операция проводится более тщательно.
Приступы полностью контролируются после операции примерно у 90% тех, кто является лучшим кандидатом на операцию по поводу эпилепсии. Между тем, как минимум у половины людей с более сложными типами эпилепсии после операции наблюдается значительное уменьшение приступов. В целом, около 65 процентов тех, кто перенес операцию по лечению эпилепсии (как детей, так и взрослых), больше не испытывают приступов.
К методам краниальной хирургии относятся следующие:
Удаление височной доли или височная лобэктомия
При резекции височной доли, которая является наиболее распространенной хирургической процедурой при эпилепсии, удаляется небольшая часть височной доли. Более 80% людей, перенесших эту операцию, больше не испытывают приступов или видят значительное улучшение контроля над эпилепсией.
Большинству людей после операции требуется меньше противоэпилептических препаратов, и около 25% людей, у которых больше не наблюдаются судороги, в конечном итоге прекращают прием противоэпилептических препаратов.
Мозолотомия тела
При операции мозолотомии хирург перерезает соединение между правой и левой сторонами или правым и левым полушариями головного мозга. Эта работа снижает электрическую активность между двумя половинами мозга; Деятельность, которая иногда является основной причиной судорог. Хотя этот метод обычно не останавливает припадки человека; Но это значительно снижает их интенсивность.
Хирурги обычно выполняют эту процедуру людям, у которых случаются внезапные судороги. В эту категорию попадают тонические и атонические судороги, которые испытывают дети с синдромом Леннокса-Гасто. Эти припадки могут привести к падению человека и получению травмы.
Мозолотомия тел помогает уменьшить выраженность приступов падения у детей и подростков. Число судорог после парциальной (частичной) каллозотомии снижается в среднем на 70-80%, а после полной каллозотомии — на 80-90%. Во время частичной мозолотомии около 20 процентов дорсальной части мозолистого тела (толстого пучка нервных волокон, разделяющего два полушария головного мозга) остается нетронутым.
Лезионэктомия
Если врачи приходят к выводу, что частые судороги у ребенка вызваны определенной аномалией или поражением структуры головного мозга; Чтобы удалить его, они могут прибегнуть к резекции поражения . У многих людей эта процедура приводит к полному контролю приступов.
полусферэктомия
При гемисферэктомии одна сторона или одно полушарие мозга отделяется от остального мозга. Этот метод подходит детям с синдромом Стерджа-Вебера, синдромом Отахара или синдромом Расмуссена; В то же время он подходит людям, страдающим тяжелой эпилепсией или припадками, которые начинаются только с одной стороны мозга и приводят к функциональной слабости следующего полушария мозга.
Лучшими кандидатами для этой процедуры являются маленькие дети, у которых наблюдается сильная слабость и потеря чувствительности и зрения на одной стороне тела. Здесь обычно часть мозга, которую необходимо отрезать, функционирует очень плохо и часто нарушает функцию другой половины мозга.
Когда эту операцию выполняют у детей раннего возраста; Другое полушарие мозга компенсирует недостающую часть удаленной части. Более 75% детей, перенесших гемисферэктомию, либо больше не испытывают судорог, либо могут полностью контролировать свои судороги.
Множественная субпиальная трансекция
Множественный разрез под мягкими тканями является разновидностью хирургического вмешательства; Эта операция проводится для контроля фокальных приступов, возникающих в областях мозга, которые невозможно безопасно удалить. В ходе этой процедуры в области мозга, называемой корой головного мозга, делается серия неглубоких надрезов, называемых надрезами.
Считается, что из-за сложной организации мозга эти разрезы перерезают волокна, соединяющие соседние части мозга. Эти разрезы, по-видимому, не вызывают долгосрочного нарушения жизненно важных функций этих областей.
Множественные субарахноидальные разрезы могут помочь уменьшить или устранить приступы, возникающие в жизненно важных и функциональных областях мозга. Эта операция успешно использовалась для лечения детей с синдромом Ландау-Клеффнера; Но неизвестно, сможет ли этот метод контролировать судороги в долгосрочной перспективе или нет.
Лазерная интерстициальная термотерапия
Если врачи замечают, что участок ткани, пораженный эпилепсией, небольшой или расположен глубоко в мозгу; Они могут использовать интерстициальную термолазерную терапию. Эта процедура менее инвазивна и имеет меньше побочных эффектов, чем краниальная хирургия. Интерстициальная термолазерная терапия помогает справиться с фокальными приступами в височной доле мозга, которые не реагируют на лекарства. В то же время этот метод также позволяет справиться с такими припадками: припадками, связанными с гипоталамическими гамартомами, мезиальным височным склерозом, вызывающим рубцевание глубоко в височной доле, и небольшими аномалиями роста коры, вызывающими эпилепсию. Эту операцию проводят в больнице под общим наркозом.
При этой процедуре хирург использует МРТ-картирование, чтобы определить область височной доли, нуждающуюся в лечении, затем направляет небольшой лазерный зонд в нужное место, который нагревает и разрушает ткани в этой области. Здесь компьютерное программное обеспечение контролирует температуру тканей головного мозга вокруг этой области, чтобы предотвратить их повреждение.
Более половины людей, проходящих интерстициальную термолазерную терапию, не испытывают судорог через два года после процедуры.
Восстановление после операции по поводу детской эпилепсии
Большинство детей могут встать с постели на следующий день после черепной операции. Они могут вернуться домой примерно через два-пять дней после операции. Большинство детей могут вернуться в школу через четыре-шесть недель.
Большинство детей могут самостоятельно одеваться, есть и даже мыться к моменту выписки из больницы. Однако они могут чувствовать усталость и нуждаться в дневном сне, а их цикл сна и бодрствования может измениться. Большинству детей после выписки из больницы требуются обезболивающие, отпускаемые без рецепта; Но иногда врач прописывает ребенку обезболивающее.
скобы, используемые для закрытия разрезов на черепе; В зависимости от типа операции их удаляют через 7–14 дней после операции. Удалить эти скобы несложно и обычно не причиняет особой боли. Зачастую купать и мыть голову ребенка можно уже через 5 дней после операции; Даже если скобы еще не были сняты.
Восстановление после интерстициальной термолазерной терапии
Обычно пациента госпитализируют через один-два дня после интерстициальной термолазерной терапии. Врачи обычно накладывают на место операции шов, который затем рассасывают. Дети часто возобновляют свою повседневную деятельность в течение трех-семи дней после операции. Для лечения головной боли, вызванной незначительным послеоперационным отеком, могут быть назначены пероральные стероиды.