حول جراحة استئصال نصف الكرة المخية
تتزايد جراحة استئصال نصف الكرة المخية كطريقة شائعة في علاج النوبات المقاومة للأدوية، وقد كتبت هذه المقالة للتعريف ومراجعة نتائج هذه الطريقة الجراحية لدى ستة وتسعين طفلاً يعانون من النوبات المقاومة للأدوية في الفئة العمرية الأربعة أشهر. تم تحليل ما يصل إلى ثمانية عشر عامًا ممن تم تشغيلهم بهذه الطريقة بين عامي 1990 و 2009 في هذه المقالة.
في هذه الدراسة، كان السبب الأكثر شيوعا للنوبات هو اضطرابات الدماغ الخلقية، وخمسة وثمانون في المئة من المرضى توقفت نوباتهم تماما بعد الجراحة.
المرضى الذين كانوا أصغر سنا ولديهم تاريخ أقصر من النوبات حصلوا على نتائج أفضل من هذه الطريقة لجراحة الصرع وكانت فرصهم في التخلص من النوبات أعلى.
تعد جراحة استئصال نصف الكرة المخية الوظيفية طريقة فعالة للغاية ومنخفضة المضاعفات في علاج النوبات المقاومة للعلاج لدى الأطفال الذين يعانون من آفات دماغية منتشرة في نصف الكرة المخية.
لقد كان الاستئصال الوظيفي لنصف الكرة المخية (قطع الروابط الوظيفية لنصف الكرة المخية) طريقة علاجية ناجحة جدًا في علاج النوبات المقاومة للعلاج لدى الأطفال في الخمسة عشر عامًا الماضية.
إن استخدام استئصال نصف الكرة المخية (إزالة نصف الكرة المخية) منذ تقديمه من قبل والتر داندي (1928) والهيرميت (1928) كوسيلة مهمة جدًا لعلاج المرضى الذين يعانون من ورم دبقي خبيث في نصف الكرة المخية قد تلاشى تدريجياً. وسرعان ما أصبح من الواضح أن تخفيف المرض وزيادة متوسط العمر المتوقع للمرضى الذين يتم تنفيذ هذا الإجراء لهم ليسا أفضل من أنظمة العلاج التقليدية. ولهذا السبب، كان استخدام هذه الطريقة محدودًا منذ أواخر ثلاثينيات وأربعينيات القرن العشرين.
دكتور ك.ج. بصفته جراح أعصاب رائدًا، أجرى ماكنزي ما يُرجح أنه أول عملية استئصال لنصف الكرة المخية بسبب النوبات الطفولية في مستشفى تورونتو العام في يونيو 1938 ونشر تقريرًا في وقائع AMA في نفس العام. ومع ذلك، أدى تقرير كريانو في عام 1950 عن إجراء عمليات استئصال نصف الكرة المخية على 12 مريضًا مصابًا بنوبات إلى إحياء هذا الإجراء. وسرعان ما تم تأكيد نتائجه الرائعة في تقليل النوبات الشديدة المقاومة للأدوية لدى هؤلاء الأفراد ذوي الإعاقة الشديدة في مراكز جراحة الدماغ الأخرى في المملكة المتحدة وأوروبا والولايات المتحدة وأمريكا الجنوبية.
وفي الأعوام من 1950 إلى 1970، تم استخدام طريقة إزالة نصف الكرة المخية لعلاج النوبات المقاومة للعلاج، والتي أصبحت قديمة بسبب العديد من المضاعفات.
ومع ظهور تقنية راسموسن، والتي تعرف باسم استئصال نصف الكرة المخية الوظيفي (قطع الاتصالات الوظيفية لنصف الكرة المخية مع الهياكل العميقة والنصف المقابل للكرة المخية)، حلت هذه الطريقة محل الطريقة القديمة (استئصال نصف الكرة التشريحي أو إزالة نصف الكرة المخية الواحد). في هذه الطريقة الجديدة (استئصال نصف الكرة المخية الوظيفي)، يتم قطع جميع اتصالات القشرة الدماغية مع المناطق العميقة فقط دون إزالة جزء كبير من نصف الكرة المخية.
في الطريقة الجديدة، التي تركز بشكل أساسي على الانفصال بدلاً من إزالة نصف الكرة المخية، تكون مضاعفاتها أقل بكثير من الطريقة القديمة، لأنه يتم إنشاء تجويف فارغ أقل داخل الجمجمة بعد الجراحة.
في سلسلة مرضاه، أثبت راسموسن أن معدلات التحكم في النوبات بعد استئصال نصف الكرة التشريحي (إزالة نصف الكرة المخية) والاستئصال الوظيفي لنصف الكرة المخية (فصل أحد نصفي الكرة الأرضية مع الهياكل العميقة والنصف الآخر من الكرة الأرضية المعاكسة) كانت متشابهة جدًا (85٪ لاستئصال نصف الكرة التشريحي مقابل 83٪ للوظيفة الوظيفية). (استئصال نصف الكرة المخية) بينما ارتفع معدل المضاعفات من 35% لاستئصال نصف الكرة التشريحي إلى 7% لاستئصال نصف الكرة الوظيفي.
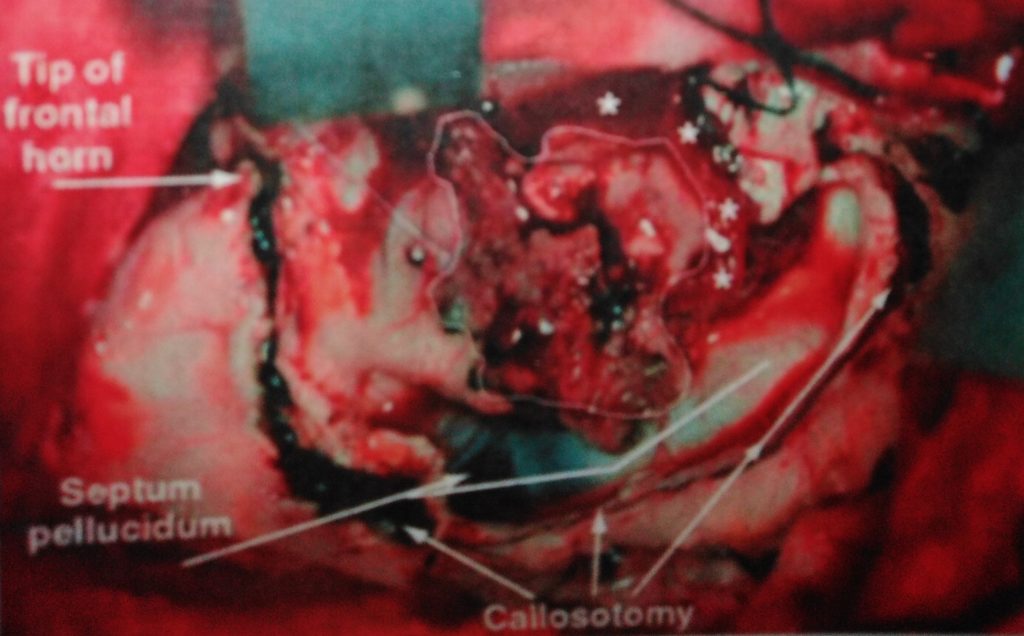
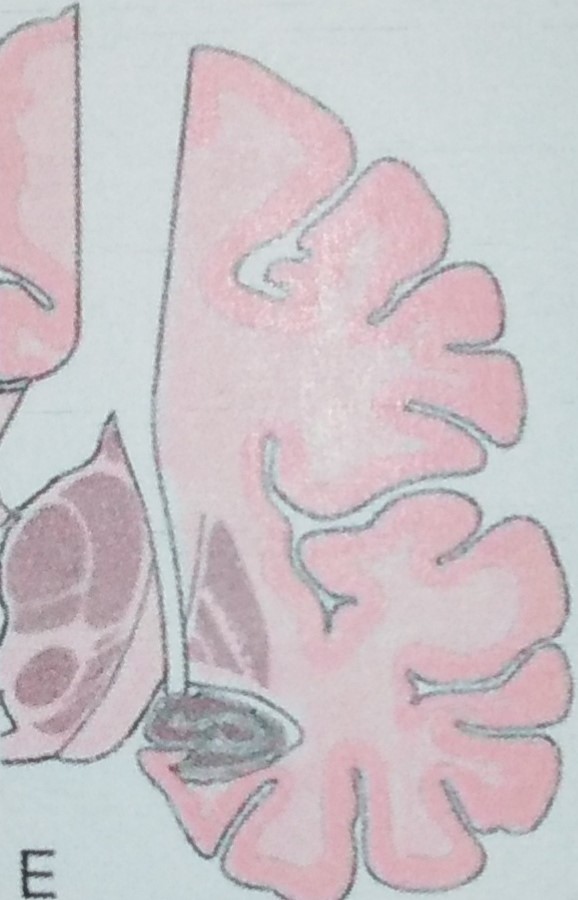
يُستخدم عادةً استئصال نصف الكرة المخية الوظيفي للأطفال الذين يعانون من نوبات مقاومة للأدوية وآفات منتشرة في أحد نصفي الكرة المخية (خلقية أو في الفترة المحيطة بالولادة). عادة ما يعاني هؤلاء المرضى من ضعف العضلات في نصف الجسم واضطرابات في المجال البصري بسبب خلل في الدماغ.
بسبب الخلل الوظيفي الشديد في أحد نصفي الكرة الأرضية، عادةً ما يتم نقل مراكز الحركة والكلام إلى نصف الكرة الآخر أو بعد مرور بعض الوقت على الجراحة يتم نقلها إلى نصف الكرة الآخر (ظاهرة النقل). لهذا السبب، بعد الجراحة، باستثناء اضطراب الحركات الدقيقة لليد، لا يصاحبها عيوب عصبية أخرى، ويمكن لجزء كبير من المرضى المشي واستخدام أطرافهم.
فيما يلي قائمة بالأمراض المرشحة المناسبة لاستئصال نصف الكرة المخية الوظيفي:
- الآفات الإقفارية والدماغية (الناجمة عن ضعف إمدادات الدم إلى الدماغ)
- خلل التنسج القشري والاضطرابات الناجمة عن هجرة الخلايا العصبية خلال الفترة الجنينية
- نصف الدماغ
- متلازمة ستورتش ويبر
- التهاب الدماغ راسموسن
- ضمور نصفي
- متلازمة الشلل النصفي والاختلاج النصفي ( HHE )
بشكل عام، يتم اتباع ثلاثة أهداف في جراحة استئصال نصف الكرة المخية الوظيفية:
- توقف النوبة
- وقف تلف الدماغ الناجم عن النوبات (اعتلال الدماغ الإقفاري)
- تحسين النمو المعرفي والاضطرابات السلوكية
سيؤدي تحقيق هذه الأهداف إلى تحسين نوعية حياة المريض وحالته النفسية والاجتماعية. ورغم أن الهدفين الثاني والثالث طموحان ولا يتحققان دائما، إلا أنه يمكننا أن نأمل في تحقيقه إذا توقفت النوبات تماما.
دراسة عن جراحة استئصال نصف الكرة المخية الوظيفية
التحقيقات قبل جراحة استئصال نصف الكرة المخية
في هذه الدراسة، تم فحص ومتابعة اثنين وتسعين مريضًا خضعوا لعملية جراحية في مركز جراحة النوبات في بون، ألمانيا لمدة 12 إلى 235 شهرًا بعد الجراحة. تم تدريب طريقة متابعة المرضى عبر الهاتف من قبل الأطباء والممرضين. قبل الجراحة، تم تقييم المرضى والذي يشمل الفحوصات السريرية والتصوير بالرنين المغناطيسي ومسح الدماغ والفحوصات النفسية العصبية، وإذا لزم الأمر، يتم أخذ عينات من الدماغ. يتم إجراؤها لتشخيص نوع المرض.
إدارة المرضى بعد استئصال نصف الكرة المخية
بعد الجراحة، استمر تناول مضادات الاختلاج التي تم تناولها قبل الجراحة بنفس الجرعة التي كانت عليها من قبل بعد الجراحة، وتم إدخال المرضى إلى وحدة العناية المركزة لمدة ليلة واحدة (أو أكثر عند الأطفال الأصغر سنًا) ومن حيث تمت مراقبة مؤشرات الدم والنتائج العصبية عن كثب، وتم استبدال منتجات الدم إذا لزم الأمر. بعد الجراحة، خضع جميع المرضى للتصوير بالرنين المغناطيسي للدماغ لتقييم مدى نجاح الجراحة إلى أربعة عشر يومًا، تم البدء بالعلاج الطبيعي للأطراف لجميع المرضى بعد العملية، وبما أن المريض كان يعاني من عيوب حركية شديدة، فقد تم تحويله إلى مركز إعادة التأهيل بعد خروجه من المستشفى.
نتائج جراحة استئصال نصف الكرة المخية
ووفقا للنتائج الإحصائية للمرضى الذين خضعوا لعملية جراحية، على التوالي،
- الاضطرابات المكتسبة بما في ذلك تنخرب الدماغ والتهاب الدماغ 58٪
- تشمل الآفات التقدمية متلازمة راسموسن وستورش-ويبر في 20%.
- وكانت اضطرابات النمو بما في ذلك خلل التنسج وتضخم نصف الدماغ 22٪.
كان عمر المرضى من أربعة أشهر إلى ثمانية عشر عامًا بمتوسط عمر 7.3، وكان 49 مريضًا من الفتيات والباقي من الأولاد، وتراوحت مدة ظهور النوبات من شهر إلى تسع سنوات.
كان متوسط العمر عند بداية النوبات منخفضًا بالنسبة للآفات النمائية ومنخفضًا جدًا بالنسبة لمتلازمة ستراوخ-ويبر وأعلى بالنسبة للآفات النمائية والمكتسبة. تم إجراء أولى العمليات الجراحية للمرضى الذين يعانون من خلل التنسج النصفي وخلل التنسج تحت عمر سنة واحدة.
خضع ثلاثة مرضى لتحويلة قبل جراحة النوبات، وخضع ثمانية مرضى لعملية جراحية أخرى للسيطرة على النوبات قبل جراحة استئصال نصف الكرة المخية، والتي لم تنجح. وكان متوسط متابعة المرضى بعد جراحة استئصال نصف الكرة المخية تسعة وتسعين شهرًا (من 12). أشهر إلى 235 شهراً).
في غضون خمس سنوات بعد الجراحة، كان خمسة وثمانون بالمائة من المرضى بدون نوبات، وفي غضون عشر سنوات، ثمانين بالمائة، وفي غضون خمسة عشر عامًا، سبعة وسبعون بالمائة دون نوبات. لذلك، كانت نتائج الجراحة مستقرة نسبيًا مع مرور الوقت.
كان أحد العوامل التي تحدد نتائج الجراحة هو التقنية الجراحية المستخدمة، وكان العامل الآخر هو نوع المرض الأساسي الذي يؤدي إلى النوبات في المرضى الذين يعانون من تنخر الدماغ، وكانت فرصة علاج النوبات بالجراحة تصل إلى تسعين بالمائة في المرضى الذين يعانون من التهاب الدماغ راسموسن كانت نسبة ثمانين إلى ستين وخمسة بالمائة، وفي المرضى الذين يعانون من خلل التنسج وتضخم نصف الدماغ، كان احتمال العلاج أقل (50 إلى 60 بالمائة). ومن العوامل الأخرى التي تؤثر على نتائج الجراحة حدوث النوبات مباشرة بعد الجراحة، أو وجودها أو غيابها من آفات الدماغ الثنائية في التصوير بالرنين المغناطيسي، وإجراء العمليات الجراحية السابقة كانت للسيطرة على النوبات.
ومن العوامل المهمة الأخرى التي أثرت على نتائج الجراحة هي: عمر بداية النوبات ومدة حدوث النوبات عند بدء النوبات عند الأطفال بعد سن الخامسة، كانت نتائج الجراحة أفضل بشكل واضح، وكذلك متى وكانت مدة النوبات لدى المريض أكثر من خمس سنوات وكانت نتائج الجراحة أفضل. في المرضى الذين خضعوا لعملية جراحية تحت سن عامين، كانت نتائج الجراحة للسيطرة على النوبات أضعف.
مضاعفات جراحة استئصال نصف الكرة المخية
ومن بين المرضى الذين خضعوا للجراحة، توفي طفل يبلغ من العمر خمس سنوات مصابًا بتضخم نصف الدماغ في اليوم الخامس بعد العملية بسبب تورم الدماغ. واحتاج خمسة مرضى إلى إجراء عملية تحويلية، وكان خمسة منهم يعانون من تراكم السائل النخاعي تحت فروة الرأس تم علاجهم عن طريق تصريف السائل عبر الجلد. ثلاثة مرضى أصيبوا بالتهاب في منطقة عظم الجمجمة أو تراكم صديد تحت عظم الجمجمة أو التهاب السحايا. تم علاج الثلاثة دون أي عجز عصبي. مريض واحد كان يعاني من تراكم الدم تحت الجافية الأم، والتي تم علاجها دون التسبب في عجز عصبي، وكان أربعة مرضى يعانون من التهابات المسالك البولية، وجميعهم عولجوا بالمضادات الحيوية.
جراحة استئصال نصف الكرة المخية الوظيفية لها عدة مضاعفات محددة، نذكرها بإيجاز:
- عيوب المجال البصري (نقص البصر) التي عادة ما يتكيف المريض مع هذه المضاعفات مع مرور الوقت، خاصة إذا خضع المرضى لهذه الجراحة في سن أصغر.
ويجب أيضًا أن نأخذ في الاعتبار أن تأثير هذه المضاعفات أقل بكثير من المضاعفات والآثار طويلة المدى للنوبات المستمرة وقصف الدماغ السليم بموجات النوبات. - ضعف العضلات في نصف الجسم (الشلل النصفي)، والذي عادة ما يكون خفيفًا. عادة ما يعاني المرضى الذين يخضعون لاستئصال نصف الكرة المخية الوظيفي من إصابات منتشرة في أحد نصفي الكرة المخية، وهذا يتسبب في أداء مهام نصف الكرة المخية بواسطة النصف السليم في الواقع، يمكن القول أنه في المرضى الذين يعانون من اضطرابات منتشرة في نصف الكرة المخية، يتم التحكم وتتم قيادة الجسم من خلال نصف الكرة المخية، خاصة إذا كانت هذه الاضطرابات خلقية أو تطورت في مرحلة الطفولة المبكرة (قبل 4-5 سنوات). (وتسمى هذه الظاهرة بالنقل القشري أو نقل مهام أحد نصفي الدماغ إلى نصف الكرة الآخر.
- من المضاعفات المتأخرة الأخرى لجراحة استئصال نصف الكرة المخية هو الداء الهيموسيديري، والذي يرجع إلى التسلل التدريجي لخلايا الدم الحمراء إلى التجويف الجراحي على مدى عدة سنوات بسبب ضربات طفيفة في الرأس أو التغيرات الطبيعية المفاجئة في الضغط داخل الجمجمة بسبب العطس، والسعال، الخ هو. يؤدي ارتشاح خلايا الدم الحمراء إلى استدعاء الخلايا الالتهابية إلى سطح الدماغ والسحايا، وهذه الخلايا عن طريق إحداث تدمير في خلايا الدم الحمراء تتسبب في ترسب الحديد على سطح الدماغ والسحايا، مما يؤدي إلى حدوث من العيوب العصبية واستسقاء الرأس.